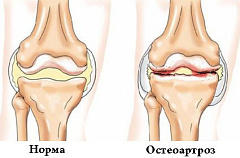
Артроз (остеоартроз) - что это такое?
Остеоартроз — это дегенеративно-дистрофическое заболевание суставов, причиной которого является поражение хрящевой ткани суставных поверхностей.
Термин «остеоартроз» объединяет группу заболеваний различной этиологии, но со сходными биологическими, морфологическими и клиническими исходами, при которых в патологический процесс вовлекается не только суставной хрящ, но и весь сустав, включая субхондральную кость, связки, капсулу, синовиальную оболочку и периартикулярные мышцы.
Основными клиническими симптомами остеоартроза являются боль и деформация суставов, приводящие к функциональной недостаточности.
В основе дегенеративных дистрофических изменений при артрозе лежит первичное повреждение хряща с последующей воспалительной реакцией, поэтому часто артроз называют артрозо-артритом. Артроз всегда связан с деформацией костной ткани, в связи с чем его также называют остеоартритом или деформирующим артрозом.
Выделяют локализованную (с поражением одного сустава) и генерализованную формы остеоартроза (полиостеартроз). Некоторые распространённые виды остеоартроза получили отдельные названия.
Эпидемиология
Остеоартроз — самая распространённая форма поражения суставов и одна из главных причин нетрудоспособности, вызывающая ухудшение качества жизни и значительные финансовые затраты, особенно у пожилых людей.
Встречается остеоартроз повсеместно. В США им болеет 21 млн человек (примерно 7 % населения). Широкомасштабное исследование в 7 городах бывшего СССР выявило манифестный (сопровождающийся клиническими симптомами) остеоартроз у 6,43 % обследованных (41 348 человек старше 15 лет).
Заболеваемость остеоартрозом резко увеличивается с возрастом, достигая трети населения в пожилом и старческом возрастах. Среди больных остеоартрозом в молодом возрасте преобладают мужчины, а в пожилом возрасте — женщины. В США остеоартроз встречается у 2 % населения моложе 45 лет, у 30 % в возрасте 45—64 лет и у 63—85 % старше 65 лет.
Чаще всего при остеоартрозе поражаются суставы кисти, первый плюснефаланговый сустав стопы, суставы шейного и поясничного отделов позвоночника, коленных и тазобедренных суставов. Однако по тяжести нарушения функции опорно-двигательного аппарата первое место занимают тазобедренный, коленный и голеностопный суставы, а также плечевой сустав.
Причины болезни
Остеоартроз является следствием механических и биологических причин, которые нарушают процессы образования клеток суставного хряща и субхондральной кости. Он может быть инициирован многими причинами, включая наследственные, эволюционные, метаболические и травматические.
Остеоартроз поражает все ткани суставов. Заболевание проявляется морфологическими, биохимическими, молекулярными и биомеханическими изменениями в клетках и матриксе, которые приводят к размягчению, разволокнению, изъязвлению и уменьшению толщины суставного хряща, а также к остеосклерозу с резким утолщением и уплотнением кортикального слоя субхондральной кости, формированию остеофитов и развитию субхондральных кист.
Клинически остеоартроз проявляется артралгиями, болезненностью и ограничением движений, рецидивирующим синовитом, местным воспалением в различных тканях сустава.
Первичный и вторичный остеоартроз
Остеоартроз бывает первичным и вторичным.
Если причина развития заболевания не установлена, то такой артроз принято называть первичным.
Вторичный остеоартроз имеет явную причину: он развивается после травмы, при нарушениях метаболизма, эндокринных заболеваниях, как исход дегенеративно-некротического процесса (асептический некроз головки бедренной кости, рассекающий остеохондрит (болезнь Кёнига), болезнь Пертеса), как исход воспалительного процесса (гнойное воспаление сустава, ревматоидный артрит, артрит при системной красной волчанке, при туберкулёзе).
Основные причины
Три основные причины развития дегенеративно-дистрофического процесса в суставе: травма, дисплазия и воспаление.
Травма сустава — самая частая причина артроза. На втором месте стоит дисплазия сустава — врождённые особенности, которые сопровождаются плохой биомеханикой сустава.
Воспаление также достаточно часто приводит к повреждениям тканей сустава и развитию вторичного артроза. Чаще всего это является результатом аутоиммунных заболеваний (например, ревматоидный артрит), реже — инфекционного процесса (к примеру, острое гнойное воспаление сустава, вызванное стафилококком или другой специфической инфекцией (при гонорее, сифилисе, клещевом энцефалите)). Это также очень распространённое осложнение при хронических гемартрозах.
Факторы риска
Факторами риска первичного остеоартроза являются: наследственная предрасположенность, избыточная масса тела, пожилой возраст, специфические профессии. Кроме этого, заболеваемость остеоартрозом зависит от пола и расовой/этнической принадлежности.
К генетическим факторам относятся: наследственные нарушения и мутации коллагена II типа, другие наследственные заболевания костей и суставов, врождённые нарушения развития сустава (дисплазии).
Накладывают отпечаток на развитие и прогрессирование остеоартроза негенетические (ненаследуемые) множественные факторы, такие как:
- возраст, остеопороз;
- избыточная масса тела;
- нарушение эндокринного баланса организма, в том числе снижение секреции эстрогенов (постменопаузальный период);
- метаболические нарушения в организме;
- дефицит в организме микроэлементов;
- нарушение развития (дисплазия) и приобретённые заболевания костей и суставов;
- нейродистрофические проявления патологического процесса в пояснично-крестцовом (синдром пояснично-подвздошной мышцы), или в шейном отделе
- позвоночника (плече-лопаточный периартрит);
- воспалительный процесс в суставе.
Следующие факторы риска остеоартроза — факторы окружающей среды:
- переохлаждение;
- нарушение экологического равновесия;
- действие химических токсинов;
- травма сустава, повторяющиеся микротравмы;
- операции на суставах (например, менискэктомия);
- род занятий и физическая активность на работе.
Стадии заболевания
Вне зависимости от причины, различают 3 стадии артроза. При первой или начальной стадии артроза нет выраженных морфологических нарушений тканей сустава. Изменения относятся только к функции синовиальной оболочки, к биохимическому составу синовиальной жидкости, которая за счёт диффузии питает хрящ и мениски сустава. Сустав теряет способность противостоять привычной для него нагрузке, и перегрузка сустава сопровождается воспалением и болевым синдромом.
Во второй стадии заболевания мы видим начинающееся разрушение суставного хряща и менисков. Кость реагирует на нагрузку суставной площадки краевыми разрастаниями — остеофитами.
Вторая стадия неизбежно переходит в третью — стадия тяжёлого артроза. Её признаки — выраженная костная деформация опорной площадки сустава, которая изменяет ось конечности. Несостоятельность, укорочение связок сустава приводит к патологической подвижности сустава или в сочетании с жёсткостью суставной сумки — к резкому ограничению естественных движений — контрактур. Хроническое воспаление и хронический болевой синдром обычно сопровождают 2 и 3 стадию.
В начальной стадии заболевания мышцы, которые осуществляют движения в суставе, ослаблены, но, в общем, не изменены. Во второй стадии наблюдается нарушение функции мышц за счёт нарушения рефлекторной нейро-трофической регуляции. В третьей стадии заболевания нагружение сустава и двигательная активность резко нарушается, в связи с контрактурами и нарушением оси конечности изменяется амплитуда сокращения мышцы, изменяются нормальные точки прикрепления мышечно-сухожильного комплекса. Это сопровождается укорочением или растяжением мышцы, снижением способности к полноценному сокращению. Трофические нарушения при заболевании сустава касаются не только мышц, но и всех тканей конечности.
Механизм развития болезни
В основе патогенеза этого заболевания лежит нарушение функции и структуры хряща сустава. Суставной хрящ — высокоспециализированная ткань, состоящая из матрикса и погруженных в него хондроцитов. Матрикс содержит две главные макромолекулы, гликозамины (протеогликаны) и коллаген. Высокая концентрация протеогликанов в хряще держит коллагеновую сеть под напряжением, способствуя таким образом равномерному распределению нагрузки, которая воздействует на хрящ, и обеспечивая восстановление формы после прекращения действия нагрузки. При потере даже небольшого количества гликозаминов сопротивление матрикса хряща к воздействию физической нагрузки уменьшается, и поверхность хряща становится чувствительной к повреждению. На самых ранних стадиях артроза хрящ становится толще, чем в норме, но при прогрессировании — истончается. Хрящ становится мягким и рыхлым, на нём появляются глубокие язвы, обычно только в наиболее нагружаемой части сустава.
В норме, при периодических нагрузках, например при ходьбе, хрящевая пластинка деформируется и возвращает прежнюю форму, выполняя функцию своеобразного насоса, который обеспечивает выталкивание продуктов распада и «всасывание» питательных веществ и строительного материала. Сжатие и восстановление формы при нагружении — это основное условие регенерации повреждённой хрящевой ткани. Однако чрезмерное или длительное нагружение сустава неблагоприятно влияет на функцию суставного хряща и утяжеляет течение артроза.
Питание хряща и менисков сустава осуществляется только за счёт синовиальной жидкости. От того, в каком количестве и какого качества жидкость секретирует синовиальная оболочка, зависит «здоровье» скользящих и амортизирующих структур сустава.
Синовиальная мембрана выполняет важную функцию фильтрации строительного материала хряща — гиалуроновой кислоты, она предохраняет вымывание последней из полости сустава. Нарушение биохимического состава синовиальной жидкости при травме или воспалении сустава собственно и приводит к развитию болезни именуемой остеоартроз.
Эффективность циркуляции и диффузии синовиальной жидкости напрямую связана с движением в суставе и нагружением сустава. Движение в суставе необходимо для обмена веществ в хряще. Само по себе длительное ограничение движений в суставе приводит к ухудшению питания хряща.
При артрозе нарушается равновесие между образованием нового строительного материала для восстановления хряща и его разрушением. Хрящ из прочной, эластичной структуры превращается в сухую, тонкую с шероховатой поверхностью. Подлежащая кость становится толще и разрастается в стороны от хряща, что ограничивает движение и является причиной деформации суставов. Суставная капсула уплотняется — фиброзируется, а также воспаляется. Сустав наполняется воспалительной жидкостью, которая растягивает капсулу и связки сустава. Боль, а в дальнейшем и деформация суставных поверхностей при артрозе ведёт к тугоподвижности сустава и к контрактурам сустава. Утренняя и стартовая боль, а также скованность в суставе у больных с деформирующим артрозом собственно и обусловлена низкой эластичностью хряща и необходимостью стартовых движений для восстановления достаточной эластичности хряща. Это создаёт ощущение боли и скованности.
При воспалении сустав принимает положение покоя или физиологическое положение. При этом положении обеспечивается максимальное расправление связок и капсулы сустава. В этом положении боль в суставе минимальна. Большое влияние на течение патологического процесса оказывает состояние так называемого мышечного корсета сустава, то есть системы мышц, которая не только осуществляет движение в суставе, но и является стабилизаторами сустава, поглощая мощные инерционные импульсы при движении. Так, внутренняя широкая мышца в составе квадрицепса бедра предохраняет коленный сустав от боковой нестабильности в момент приземления на пятку при ходьбе, а средняя ягодичная мышца на стороне опорной ноги ограничивает наклон таза в момент переноса, что предохраняет тазобедренный сустав от перегрузки.
Исход заболевания
Исход артроза — полное разрушение сустава с формированием анкилоза — полной неподвижности сустава или неоартроза с неестественной подвижностью. Это сопровождается тяжёлым нарушением функции конечности. В последнее время, не дожидаясь исхода заболевания, все чаще применяют специальные операции по замене сустава протезом — эндопротезирование сустава.
Лечение
Лечение остеоартроза — длительный процесс. Пациенты лечатся главным образом амбулаторно.
Основные принципы лечения: ограничение нагрузки, соблюдение ортопедического режима, ЛФК, физиотерапия, цель которых замедление прогрессирования остеоартроза, предотвращение развития контрактур и улучшение функции сустава. Важным этапом лечения остеоартроза является санаторно-курортное лечение.
Двигательный режим и лечебная физкультура
По мере того, как поверхность кости теряет хрящевую защиту, пациент начинает ощущать боль при физической нагрузке на сустав, в частности при ходьбе или в положении стоя. Это приводит к гиподинамии, поскольку пациент щадит сустав, стараясь избежать боли. В свою очередь, гиподинамия может явиться причиной локальной атрофии мышц и слабости связок. В период обострения больному суставу придают нейтральное положение для создания покоя и максимальной разгрузки. К движениям в суставе приступают сразу же после снятия воспаления и боли не позднее чем через 3-5 дней.
Задачи ЛФК при комплексном лечении артроза можно представить в виде пирамиды, в основании которой лежит восстановление подвижности и необходимой амплитуды движений в суставе; увеличения силы и выносливости мышц; аэробная тренировка. На этой основе собственно и располагаются все остальные методы восстановительного лечения.
Многочисленные исследования показывают, что на благоприятный прогноз в лечении суставов влияет образование больного и уровень его интеллекта. Понимание того, что с больным суставом надо жить, работать, что с заболеванием надо считаться, должно привести к изменению образа жизни больного, в котором высокая двигательная активность должна разумно сочетаться со строгим режимом разгрузки сустава. Пробуждение мотивации к двигательной активности, к здоровому образу жизни, воспитание необходимых двигательных качеств, обучение пациента методикам ЛФК для самостоятельного применения, — всё это также является важнейшей задачей ЛФК при лечении артрозов.
Дозирование нагрузки — самая трудная задача ЛФК. С одной стороны, достижение лечебного эффекта физической нагрузки при коротком воздействии просто невозможно. С другой стороны, перегрузка сустава, обострение болезни, необходимость постельного режима перечеркнет все усилия проделанной работы.
Двигательный режим (объём эффективной, но безопасной нагрузки, необходимость дополнительной опоры) и конкретные формы, средства и методики ЛФК зависят от стадии, локализации, особенности течения заболевания и определяются индивидуально врачом после обследования и оценки функционального состояния пациента.
Фармакотерапия
Поскольку поводом для обращения больного к врачу является боль, то на первом месте в фармакотерапии стоят нестероидные противовоспалительные препараты, назначаемые для снятия боли и воспаления. В фазе острой боли, когда остеоартроз может быть осложнен синовитом, используется внутрисуставное введение кортикостероидов (дипроспан, триамцинолон, гидрокортизон) для снятия боли и воспаления.
Хондропротекторы (хондроитин сульфат и глюкозамин) до сих пор применяют на территории бывшего СССР в виде курсового лечения внутрь, внутримышечно, внутрисуставно в I и II стадии заболевания. Однако, результаты современных научных исследований показывают отсутствие эффекта у данных препаратов по сравнению с плацебо. Для внутрисуставного введения применяют также препараты гиалуроновой кислоты.
Лазеротерапия
Лазеротерапия применяется как основной метод лечения (противовоспалительный, аналгезирующий, стимулирующий эффекты) в ранней стадии заболевания, так и в качестве фактора, снижающего риск применения кортикостероидов и манипуляций на костях и суставах на более поздних стадиях.
Декомпрессия метаэпифиза и внутрикостные блокады
Патогенетически обоснованной и достаточно эффективной является методика декомпрессии зоны метаэпифиза бедра. Устранение повышенного внутрикостного давления способно «сломать» ишемический цикл заболевания. Успех от применения этой методики колеблется от 50 до 90 %. Эффективность лечения повышается при применении малотравматичного и доступного в амбулаторных условиях метода туннелизации зоны метаэпифиза с декомпрессией кости и проведением внутрикостных блокад. Декомпрессия осуществляется в области большого вертела, мыщелков бедра, голени, внутренней лодыжки и пяточной кости.
Многоканальная электромиостимуляция
Многоканальная электромиостимуляция (МЭСМ) применяется у больных, в том числе старших возрастных групп, с выраженными нарушениями функции мышц и двигательного стереотипа с применением 6 канального стационарного электростимулятора под клинико-биомехано-электромиографическим контролем. Этот метод сочетается с мышечными, проводниковыми, внутрикостными блокадами, с внутрисуставной инъекционной терапией и электромиостимуляцией в покое. Положительный эффект лечения возможен, если при мануальном тестировании сила мышц составляет не менее 2 баллов. Кроме того, непременным условием проведения процедуры является возможность самостоятельного передвижения больного с дополнительной опорой или без неё на расстояние не менее 10 метров, а также отсутствие резко выраженного болевого синдрома.
Эндопротезирование суставов
При наличии показаний к операции методом выбора может быть эндопротезирование суставов. В настоящее время разработаны и успешно применяются эндопротезы тазобедренного и коленного суставов. При остеопорозе эндопротезирование осуществляется конструкциями с цементным креплением. Дальнейшее консервативное лечение способствует снижению сроков реабилитации оперированных больных и повышению эффективности лечения.
Диета и пищевые добавки при остеоартрозе
При остеоартрозе страдает хрящевая ткань. Для того, чтобы её укрепить, следует употреблять продукты, богатые коллагеном, а также рыбий жир, ягоды, фрукты.
Медики не рекомендуют употреблять в пищу алкоголь, «пустые углеводы», которые содержатся в сахаре, газированных напитках, кондитерских изделиях.
Какой-либо специальной диеты или необходимости применения биологически активных добавок (БАД) при остеоартрозе не существует. Диета при остеоартрозе может определяться сопутствующей патологией или избыточной массой тела.
Санаторно-курортное лечение
Санаторно-курортное лечение позволяет проводить комплексную реабилитацию, включающую положительное воздействие лечебных грязей, ванн, сауны, физиопроцедур, массажа, занятий лечебной физкультурой. Немаловажную роль играет смена обстановки, снятие стрессорных воздействий, нахождение на свежем воздухе. Санаторно-курортное лечение можно проводить только вне обострения болезни.
Профилактика
Среди многочисленных путей профилактики остеоартроза можно выделить следующие, наиболее значимые:
- профилактика и эффективное лечение травмы сустава
- достаточная двигательная активность на протяжении всей жизни
- снижение избыточного веса тела
- своевременная коррекция приобретённого или врождённого нарушения биомеханики сустава (например, коррекция плоскостопия, исправление травматической деформации оси конечности, лечение врождённого вывиха бедра и т. п.)
Физические нагрузки
Мнение о том, что физическая нагрузка может привести к преждевременному «изнашиванию сустава», ошибочно. Исследования показывают, что само по себе занятие спортом не приводит к остеоартрозу. Напротив, любая двигательная активность, направленная на сохранение подвижности суставов, на укрепление мышц, на координацию движений позволяет длительное время поддерживать хорошую функцию сустава и противостоять болезням.
Для пациентов, относящихся к «группе риска» заболевания артрозом (травма или дисплазия сустава, избыточный вес, низкая физическая подготовленность), рекомендуется упражнения с дозированной нагрузкой на сустав (дозированная ходьба, восхождения, велосипед, плавание).
Ходьба — это основная естественная локомоция человека. Повседневной ходьбой человек занят несколько часов в день. Это в любом случае больше, чем время специальных ежедневных занятий физической культурой. Поэтому важно, чтобы ходьба стала основным средством профилактики остеоартроза. Именно поэтому при последствиях травм и артрозах суставов нижних конечностей рекомендуют дозированную ходьбу как основной метод профилактики и лечения. Рекомендуя увеличить двигательную активность, прежде всего имеют в виду пройденные километры в течение дня (до 7 км). Дозирование ходьбы — это ограничение времени непрерывного (без отдыха) пребывания «на ногах» не более 30-40 минут, но не пройдённого расстояния за день.
Контроль массы тела
Избыточная масса тела — важный фактор развития и прогрессирования остеоартроза. Снижение массы тела уменьшает риск развития заболевания и сопровождается улучшением функции суставов, поэтому в программу лечения обязательно включают диетотерапию.
Принято считать, что уменьшение веса тела на 1 кг снижает нагрузку при ходьбе на каждый коленный или тазобедренный сустав на 4 кг. Именно поэтому при лечении артроза применяют программы ЛФК для снижения массы тела больного, в основе которых лежит аэробная тренировка.
 Обращайтесь к специалистам!
Обращайтесь к специалистам!
Лечением суставов профессионально занимаются врачи-артрологи.
Записаться на прием к специалисту-артрологу можно здесь.